【重症风采】连载41 | 临床指南:机械通气和ECMO治疗急性呼吸功能不全(下)


编译:王征娴 陈嘉伊 校对:李沂玮 王剑荣
临床指南:机械通气和ECMO治疗急性呼吸功能不全(1)

急性呼吸功能不全的定义
急性呼吸功能不全尚无统一的定义。其主要症状是呼吸困难,最后进展为意识障碍。尽管血气分析能够鉴别低氧血症、高碳酸血症和混合状态,但目前仍缺乏统一的阈值和定义。
在临床实践中,当患者存在急性低氧血症/高碳酸血症性呼吸功能不全时,就应立即启动机械通气。本指南建议,即便无法明确诊断为急性呼吸功能不全,当患者需要机械通气或正在考虑启动体外循环支持技术时,就可以采纳本指南。
诊断ARDS时,依照柏林定义(eTable 2)。


机械通气的适应症
严重ARDS患者建议首先启动有创机械通气治疗(专家共识,弱推荐)。而无创通气对ARDS患者是获益尚未被证实,且可能存在潜在性危害(延迟急诊插管导致低氧血症风险)。
然而,对于其他急性呼吸功能不全的患者,建议进行无创通气试验(QoE +至++++;强/弱推荐)。
缓解呼吸困难是进行姑息治疗的主要目标。建议治疗团队在患者的疾病早期阶段,听取患者本人意愿,确定进行无创或有创机械通气(专家共识,强烈推荐)。

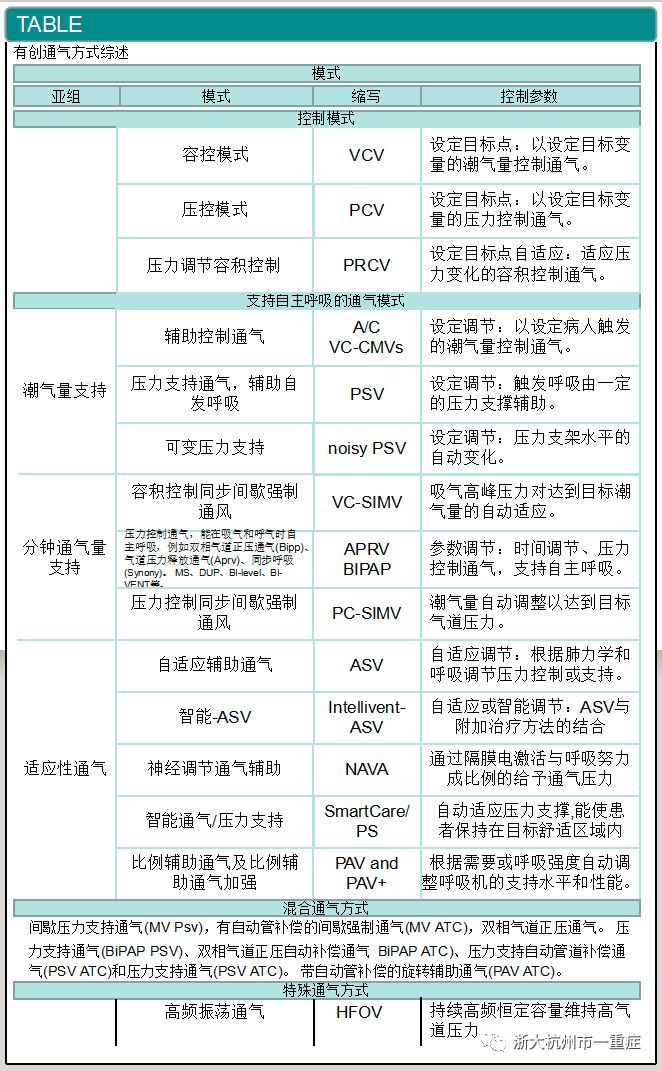
通气模式的选择
有许多不同的通气模式可供选择(Table),但在临床工作中通常只采取一小部分。 控制通气模式,是根据所选择的机械通气模式设定目标进行通气;而在辅助通气模式中,呼吸机会根据每次呼吸而略有变化,允许并支持自主呼吸。
在选择通气模式时,必须首先确定患者是否有自主呼吸。镇静过度与较高的长期死亡率相关。因此,通常来说,镇静的最终目标是尽可能保持患者清醒,使其拥有完全的自主呼吸。指南建议尽早启动辅助通气模式,以便患者能够进行自主呼吸(QoE +;弱推荐)。
另一方面,对于患有严重ARDS的患者,一项多中心的RCT显示通过肌松剂消除自主呼吸后,28天死亡率显著降低(顺式阿曲库铵组23.7% vs. 对照组33.3%)。然而,该研究的方法学质量有限,并且存在过度镇静和膈肌长期不活动的相关风险。对于严重的ARDS患者,在前48小时是否应保留自主呼吸,目前不能明确给出支持或反对的建议(QoE ++;无推荐等级)。
由于目前已发表的相关研究的数量和质量均较低,指南小组无法确定某种特殊的通气模式比其他模式更有益。尽管如此,为了避免对患者造成损伤,指南不推荐在治疗成人ARDS患者时采取高频振荡通气模式(HFOV)(QoE ++++;强烈推荐),因为最新的meta分析显示该模式对患者的生存没有获益,同时,最近的一项大规模RCT显示,与常规保护性通气相比,HFOV治疗的患者其院内死亡率显著上升(HFOV组 47%,对照组35%)。
临床指南:机械通气和ECMO治疗急性呼吸功能不全(2)

通气参数的设置
呼气末正压(PEEP)
PEEP旨在抵消功能残气量的下降。其潜在的主要副作用包括肺通气部分的过度扩张、心输出量的减少和颅内压的增高。
两项meta分析均基于三项多中心随机对照研究,结果显示与低PEEP通气或常规通气相比,高PEEP通气可降低ARDS患者的死亡率(重症监护病房死亡率为37.6% vs. 56.3%;住院死亡率为34.1% vs.39.1%)。因此,对于ARDS患者,建议使用高PEEP通气(QoE ++++;强烈推荐)。
使用ARDS网络(www.ardsnet.org/tools)的通气设置卡来确定PEEP设置既能记录,也方便实施,但这些表格没有考虑个体的呼吸力学差异(QoE ++;弱推荐)。
吸入氧浓度(FiO2)
在对选定患者组的观察性研究中,发现高氧与死亡率增加有关。同时在限制性FiO2设置的机械通气患者中,未发现其与升高的死亡率或器官衰竭率相关。因此,指南建议机械通气患者应尽可能使用低的FiO2治疗,维持目标动脉血氧饱和度(SaO2)在90-94%,或动脉氧分压(PaO2)60-80 mmHg(8.0 -10.7 kPa)(专家共识,弱推荐)。
潮气量
高潮气量(Vt)可通过过度扩张肺泡引起额外的通气相关性肺损伤。
在两项meta分析中发现,低潮气量可降低ARDS患者的死亡率(院内死亡率从43.2%降至34.5%)。因此,建议ARDS患者应使用不超过6 mL/kg标准体重(BW)的潮气量进行通气(QoE +++;强烈推荐)。
同样,对于无ARDS的机械通气患者,meta分析显示低潮气量对重要的结局变量有积极影响:术后并发症从14.7%(Vt> 8 mL/kg标准BW)减少至8.7%(Vt <8 mL/kg标准BW)。
因此,对于没有ARDS的患者同样推荐低潮气量通气(Vt控制在6-8 mL/kg标准BW范围内)(QoE +++;强烈建议)。
吸气峰压
限制吸气压力峰值以防止气压伤是肺保护性通气策略的一项组成部分。在一项meta分析中,仅在三项研究试验中发现对照组吸气峰值压力大于31 cm H2O时死亡率有下降(保护性通气死亡率为31.9%,对照组为42.6%)。因此,ARDS患者的吸气峰压不应超过30 cm H2O(QoE +++;强烈推荐)。

附加措施
镇静,镇痛,谵妄管理
采纳了德国S3指南中重症监护病房关于镇痛,镇静和谵妄管理的建议。对于轻度镇静不是禁忌症的重症监护患者,需个体化疼痛管理的患者,以及正在进行呼吸机脱机训练的患者,强烈建议使用Richmond Agitation-Sedation量表(RASS),目标值为0到-1。
早期活动
采纳了S2e指南中关于体位治疗和早期活动预防和治疗肺功能障碍的建议,并进一步参考了最新的研究结果:早期活动(入住重症监护病房后72小时)被认为是一种安全措施,有助于改善预后(较短的ICU和住院时间),因此强烈建议,除非存在禁忌症。
应激性溃疡的预防
201年,德国医院卫生和感染预防委员会建议,不应在接受肠内营养的患者使用碱化药物以预防应激性溃疡,并应对重症患者是否接受肠外营养作出个体化的决定。在最近的一项meta分析中,对随机研究的一项亚组分析显示,肺炎发病率和临床相关的胃肠道出血没有相互影响。因此,指南建议机械通气患者不应常规使用H2受体抑制剂或质子泵抑制剂预防应激性溃疡(QoE ++;强烈推荐)。
气管切开术
在缺乏高质量临床试验的情况下,指南小组采纳了多个国际指南中专家共识推荐的建议,即患者是否行气管切开术需要个体化评估。
气管切开术的时机已成为许多随机对照研究的主题;两个最近的meta分析得出了相互矛盾的结果。亚组分析显示早期气管切开术对1年死亡率没有显著影响(即一周内插管;meta分析,788例患者,早期气管切开术49.7% vs. 晚期气管切开术53.4%)。呼吸机相关性肺炎的发病率也没有明显降低。另一方面,有充分证据表明不必要的气管切开是有危险的(meta分析,2689例患者,气管切开术实际执行率:早期气管切开术组86.7% vs. 晚期气管切开术组53.4%)。 这些数据为机械通气患者早期行气管切开术提供了反对依据(QoE +++;强烈推荐)。

处理严重或难治性的气体交换障碍
肺复张
肺复张(RM)即为了重新开放肺膨胀不全的区域而提高吸气压力峰值的操作,在一项关于RM的meta分析中,治疗组的院内死亡率与对照组相比有下降(36% vs. 32%,相对风险[RR] 0.84,95%置信区间[0.74;0.95])。然而,在这项meta分析的许多试验中,RM只是提供的一系列治疗措施中的一部分,因此存在高度偏倚风险。在低偏倚风险试验中,没有看到能降低死亡率的影响。因此,尽管国际败血症指南中存这样的建议,本指南决定不提出任何是否在ARDS患者中进行肺复张的建议。
俯卧位
对S2e指南中关于俯卧位通气治疗的建议进行评估,并与现有的文献进行比较后发现,从患者被诊断为严重急性肺功能衰竭(PaO2 / FiO2 <150 mmHg)后即开始并至少维持16小时的俯卧位治疗,与降低的长期死亡率相关(meta分析,亚组中977例患者为 PaO2 / FiO2 <150 mmHg:长期死亡率从54.7%降至41.5%,RR 0.77 [0.65;0.92])。因此,指南小组采纳了S2e指南的强烈建议,即氧饱和度严重受损的ARDS患者(PaO2 / FiO2 <150 mm Hg)应间歇性地进行俯卧位通气治疗。
吸入一氧化氮(iNO)治疗
一项相关的meta分析显示ARDS患者进行iNO治疗不能降低死亡率;而急性肾功能衰竭的发生率升高了(meta分析,ARDS亚组919例,iNO组肾功能衰竭率为19%,对照组为12.4%,RR 1.55 [1.15;2.09])。因此,不推荐在ARDS患者中常规使用iNO治疗(QoE +++;强烈推荐)。
体外气体交换技术
目前没有前瞻性的随机对照研究能够清楚地阐明体外气体交换技术对ARDS患者死亡率的获益。在专家共识的基础上,仅建议在其他治疗方案均被用尽无效的情况下,将静脉-静脉ECMO用作严重ARDS和难治性低氧血症患者的拯救措施(专家共识,强烈推荐)。
ECMO具有导致严重并发症的高风险,需要复杂的多学科医疗构成。因此,强烈建议严重ARDS和难治性低氧血症患者应在可进行ECMO的中心接受治疗,并且该中心每年至少实施20例ECMO治疗(专家共识,强烈推荐)。
迄今为止,尚未显示使用体外CO2消除的低流量系统对生存率或ICU住院时间有任何影响,但却有较高的临床相关并发症发生率。为了避免在已证实没有任何获益的情况下对患者造成额外的损伤,强烈建议不要在ARDS行有创通气的患者中使用低流量系统进行体外CO2消除(专家共识,强烈推荐)。

呼吸机脱机
大多数患者可以迅速脱离机械通气,但有些患者则很难脱机。脱机方案有助于早期评估患者的脱机能力。在机械通气超过24小时的成年患者中使用脱机方案已被证明可显著减少平均通气时间(从72小时降至54小时),因此推荐用于此类患者(QoE +++;强烈推荐)。

特殊的长期后遗症
在重症监护医学的镇痛、镇静和谵妄管理的德国S3指南中,我们注意到创伤后应激障碍(PTSD)是重症监护病房治疗中潜在的长期后遗症。这种风险促使指南建议应在有文件记录的谈话中告知患者家属创伤后应激障碍和焦虑症,文件中还应包括在重症监护病房如何最好地处理需进行机械通气患者的结构化信息(专家共识,弱推荐)。

结论
本指南的主要目的是:(1)改进已被证实在机械通气患者中有获益的临床治疗措施;(2)减少尚未明确有获益的过度医疗措施。为了实现这些目标,指南小组确定了119项建议,其中包括27项关键建议,如果一贯实施,应能够提高重症监护病房的临床医疗质量。
为便于使用,该指南按照患者个体治疗的时间顺序排列。为了增加其快速访问性,还开发了多个缩短版本和“袖珍版”(Box 2)。目前正在进行相关的研究,以鉴定和分析可能妨碍指南建议实施的任何主要障碍。根据该研究的结果,将创建一个操作手册,使用户更容易在重症监护病房的临床工作中科学得运用机械通气治疗。
原文提取码:uf55


相关阅读
- 11-10 名医在身边丨一次意外跌倒后,八旬大伯变得异常古怪!医生:这是疾病征兆,不容小觑
- 04-16 30岁年轻小伙突发中风,这些高危因素你可能都有
- 04-16 一天拉好几回,差点拉到“菊花”不保!这种生活习惯的人要特别当心!
- 04-16 只因同学一句话,女大学生一年减了54斤,直到走不了路……
- 04-16 “憋回去”的尿,都去哪儿了? 专家提醒:长时间憋尿,后果很严重
- 04-12 “精制碳水”吃太多很难活到90岁?
- 04-09 【市一观察】平均年龄66岁的姐妹仨“组团”整形,愿意为美“挨刀”的老人在增加
- 04-01 孕25周时“动了胎气”,孩子保得住吗……最近她给医生送来了锦旗!
- 04-01 6个大人轮流抱睡,一放平就断气!要人命的儿童鼾症,一号难求的专家这么说
- 04-01 廿四节气 | 清明养生重养肝,三款养肝方请收好
