综述:急性胰腺炎并发急性呼吸窘迫综合征(下)

翻译:林华鹏 编辑:李沂玮
前言
急性胰腺炎(AP)是一种胰腺的炎性疾病,可引起多种促炎介质的释放,如酶原、细胞因子和各种血管活性物质,引起全身炎症、内皮功能障碍、血管通透性增加和器官衰竭。尽管大多数患者仅为轻度急性胰腺炎(80%),但仍有10%至20%的患者会出现中度或重度急性胰腺炎,并伴有各种危及生命的局部和全身并发症。器官衰竭的出现是急性胰腺炎患者死亡的主要原因之一。急性胰腺炎的发病率在全球范围内呈上升趋势,但死亡率无明显变化。近年来,各种微创和腹腔镜技术用于治疗急性胰腺炎引起的各种局部并发症显著增加,从而改善了这部分患者的预后。尽管器官衰竭仍然是急性胰腺炎患者死亡的主要原因,但各种器官衰竭的治疗策略在过去几年中几乎没有显著进展。
急性呼吸窘迫综合征(ARDS)以各类炎性反应引起肺间质和肺泡水肿为特点。ARDS的柏林定义是目前公认的定义,它根据Pao2/Fio2比值定义了从临床到新发呼吸症状、胸部X线表现和ARDS严重程度的具体时间范围(表1)。ARDS并非一种原发性疾病,而是各种直接和间接呼吸道损伤的最终结果。肺炎和吸入性损伤仍然是ARDS的主要直接原因,而脓毒血症、严重烧伤和胰腺炎则是ARDS的主要间接原因。尽管各种疾病的预防和管理策略有所发展,但ARDS的发病率和死亡率仍无明显得到改善,是当今面临的一大挑战。缺乏有效的预测因素和预防策略仍然是改善ARDS患者预后的主要原因。
表1.

在这篇综述中,我们将讨论急性胰腺炎患者的ARDS流行病学、病理生理学、预测、预防和管理。
我们能预防AP并发ARDS吗?
重症和高危患者的预防ARDS发生是重症监护医生的愿望,但目前无有效方法。为抑制ARDS进展,已有许多关于危重病人和急性胰腺炎的临床试验,但没有一项取得重大成功。正如在发病机制中所讨论的,各种药物被用来预防或减轻AP并发ARDS。然而,所有这些研究都是针对AP并发ARDS的动物和人体试验而进行的,具有一定局限性。最初,在II期研究中,lexipafant(PAF拮抗剂)被证明可以降低器官衰竭的发生率。然而,双盲安慰剂对照研究显示,lexipafant在预防任何类型器官衰竭方面,并无益处。在小鼠模型中,维生素K3通过NF-Kβ途径下调P物质和H2S信号通路,对减轻胰腺炎和胰腺炎相关ARDS发生发展方面发挥着积极作用。其他分子如表面活性蛋白D、脂蛋白A4、甲磺酰甲烷、东莨菪内酯、IL-22和大黄素也减少肺水肿发生、TNF-α的生成、IL-1β、IL-6和MMP-9的表达,以减轻AP诱导的ARDS。然而,这些结果仅在动物模型中实现,尚未在临床研究中得到证实。
由于活化血小板在内皮损伤和中性粒细胞趋化发挥重要作用,因此,阿司匹林也可用于预防ARDS的发生。初步的回顾性研究表明,院前使用阿司匹林对ARDS的发生起到了有益的作用。然而,近期关于阿司匹林对急诊高危患者ARDS发展的多中心前瞻性双盲研究结果显示,阿司匹林对ARDS发展、无呼吸机时间和死亡率方面均未显示出益处。皮质类固醇(抗炎药)被认为是预防高危患者ARDS的有效药物。然而,多中心的大型试验并没有显示类固醇对预防ARDS有任何益处。类似的,虽然最初的回顾性研究结果表明,院前使用他汀类药物可能可以预防ARDS,但随后的大型多中心试验并未显示出他汀类药物对ARDS发展有任何作用。
肾素-血管紧张素-醛固酮系统(RAAS)在ARDS发病机制中同样也起到了重要作用。研究显示,在ARDS患者支气管肺泡灌洗液中的血管紧张素转换酶(ACE)活性也明显高于无ARDS患者。血管紧张素转换酶抑制剂或血管紧张素受体阻滞剂(ARB)也显示了有益的效果。然而,最近的研究没有发现院前血管紧张素转换酶抑制剂或ARB对高危ARDS患者发展具有有利影响。一些小型研究评估了N-乙酰半胱氨酸在预防ARDS中的作用,取得了一些积极的结果。吸入类固醇、β2受体激动剂和高渗盐水也可用于预防高危患者发生ARDS,但效果不明显。
AP并发ARDS的治疗
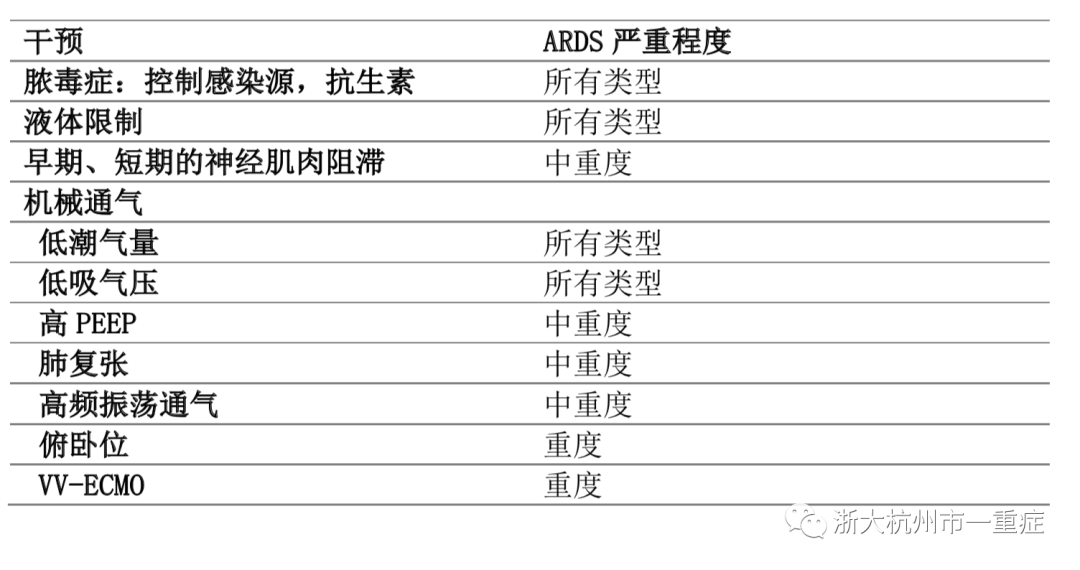
治疗方案与其他原因引起的ARDS方案相同,应根据AP标准指南进行管理。AP相关脓毒症和局部并发症的治疗应按照既定的治疗策略进行。ARDS的治疗取决于疾病严重程度。对于轻度ARDS患者,可在保守治疗的基础上进行氧疗。如果患者病情恶化或缺氧加重,则应提供无创通气或机械通气。由于许多中重度ARDS患者需要机械通气,可能造成气压伤,因此了解和遵循各种肺保护策略是非常必要的。此外,ARDS患者机械通气时的一般原则,如液体限制策略和早期使用神经肌肉阻滞,与改善肺功能、缩短机械通气时间和降低死亡率有关。
肺保护性通气的主要目标是低潮气量策略(4-8ml/kg预测体重),吸气平台压力<30cm H2O。试验表明低潮气量策略对死亡率降低有益处。俯卧位在ARDS中也有益处,呼吸灌注的一致性更强,由于潮气量分布更均匀,机械通气相关肺损伤减少,从而促进肺复张,改善氧合。研究表明,如果每天至少进行12小时的俯卧位治疗,尤其是对重症急性呼吸窘迫综合征患者,可明显改善预后。同样,对于中度或重度呼吸支持型ARDS患者,与低通气支持型相比,高呼气末正压(PEEP)与更好的氧合和更低的死亡率相关。由于ARDS患者的间质和肺泡水肿导致肺水增加,进而易发展为依赖性肺不张,在机械通气期间,通过限制有效肺容积的增加而抑制肺损伤。肺复张术(RMs)可以通过暂时升高气道压力来打开塌陷的肺,增加参与通气的肺泡单位的数量,从而改善肺不张。其余方法,如气道正压持续增高(30-40 cm H2O)或PEEP逐渐增加,对改善氧合和降低死亡率都是有益的。
高频振荡通气(HFVO)是一种新型的通气方式,在较高的平均气道压力下,可产生很小的潮气量,导致肺单位的塌陷和氧合的改善。类似地,VV-ECMO时,血液从大中央静脉排出,并通过气体交换装置再泵出,从而进行血液的氧合,并去除多余的二氧化碳,在ARDS中也进行了试验,但结果显示无意义。
除了上述的通气策略外,部分研究还尝试了几种药物治疗ARDS的方法。β2激动剂通过激活I型和II型肺泡细胞上的β2受体增加钠转运,减轻肺水肿。然而,静脉注射或吸入沙丁胺醇的试验并没有取得令人满意的结果。糖皮质激素具有较强的抗炎、抗纤维化作用,已在ARDS的治疗试验中得以炎症。在ARDS早期(14天内)使用小剂量类固醇(甲基强的松龙≤2mg/kg或等效物)可减少通气时间、ICU住院时间和死亡率。然而,由于并发症(尤其是神经性肌病和感染)的风险增加,且相关研究数据不足,目前不能推荐其普遍使用。此外,吸入一氧化氮不能降低任何严重ARDS的死亡率。他汀类药物也尝试被用于ARDS,然而,大型多中心试验的结果未能显示在无通气日或死亡率方面有任何益处。角质形成细胞生长因子(KGF)被发现可以改善肺泡上皮的修复,然而,使用KGF的研究结果显示,28天死亡率较高。因此,目前还没有令人信服的药物治疗来降低ARDS患者的严重程度、机械通气天数或死亡率(表4)。
结论
呼吸道是AP中器官衰竭中最常见的器官,与高死亡率有关。ARDS是AP中最常见的呼吸衰竭原因之一,但对其认识仍未成熟。虽然有一些关于预测AP并发ARDS的研究结果是有发展前景的,但对ARDS的预防策略仍处于研究早期。肺保护性通气策略对于改善AP并发ARDS患者的预后至关重要,因此需要消化科医生和重症监护医生之间相互交流与协作,以更好的管理这类患者。


